
Съдържание
- Симптоми на инсулинова резистентност
- Тестове, използвани за диагностициране на инсулинова резистентност
- Какво да правите, ако имате инсулинова резистентност
Жените със синдром на поликистозните яйчници (СПКЯ) често имат инсулинова резистентност, което означава, че телата им не реагират толкова бързо на хормона. Бавният отговор може да доведе до натрупване на глюкоза в кръвта и в крайна сметка да промени начина, по който тялото се справя със захарта. Влошаването на инсулиновата резистентност в крайна сметка може да доведе до диабет.
При жените с СПКЯ рискът от инсулинова резистентност нараства, ако сте над 40 години, имате наднормено тегло, имате високо кръвно налягане, живеете заседнал начин на живот и имате висок холестерол. Като цяло жените от испаноморски, афроамерикански или индиански произход са изложени на по-висок риск от инсулинова резистентност, отколкото белите или азиатските жени.
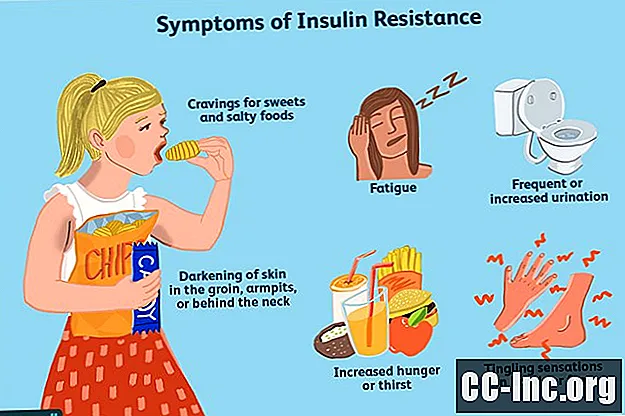
Симптоми на инсулинова резистентност
Жените с инсулинова резистентност често имат малко, ако има такива, симптоми. Когато го направят, те не са за разлика от тези, изпитани от никоя друга жена с това състояние. Симптомите могат да включват:
- Умора
- Повишен глад или жажда
- Жажда за сладкиши и солени храни
- Често или повишено уриниране
- Изтръпване в ръцете на краката
- Потъмняване на кожата в слабините, подмишниците или зад врата
Ако изпитвате тези симптоми, Вашият лекар вероятно ще назначи кръвни изследвания, за да види колко добре тялото Ви се справя със захарта. Те включват нивото на глюкозата на гладно и тестовете за глюкозен толеранс.
Тестове, използвани за диагностициране на инсулинова резистентност
За нивото на глюкозата на гладно ще трябва да спрете храненето и пиенето най-малко осем часа преди теста. След вземане на кръвна проба и изпращане в лабораторията може да се постави диагноза въз основа на следните резултати:
- Под 100 mg / dl е нормален резултат.
- 100 mg / dl до 125 mg / dl се счита за преддиабет.
- Над 125 mg / dl може да служи като диагноза на диабета.
Тестът за глюкозен толеранс също изисква осемчасово гладуване, преди тестът да може да бъде извършен. След пристигане, Вашият лекар ще вземе кръв, за да се използва като базова референтна точка. След това ще бъдете помолени да изпиете осем унции течност, съдържаща 75 грама захар. След това два часа по-късно ще бъде направен втори кръвен тест.
Диагнозата може да бъде подкрепена въз основа на следните сравнителни стойности:
- Преддиабетът се определя като кръвна глюкоза на гладно от 100 mg / dl до 125 mg / dl, последвана от кръвна глюкоза от 140 mg / dl до 199 mg / dl за два часа.
- Диабетът се определя като кръвна глюкоза на гладно от 126 mg / dl до по-висока, последвана от кръвна глюкоза от 200 mg / dl или по-висока за два часа.
Обикновено кръвната захар ще се нормализира в рамките на три часа. Невъзможността да се направи това обикновено е показател за инсулинова резистентност.
Какво да правите, ако имате инсулинова резистентност
Ако сте диагностицирани с инсулинова резистентност, можете да направите много, за да обърнете състоянието. В някои случаи могат да се предписват лекарства като метформин, за да ви помогнат да контролирате по-добре нивата на кръвната захар.
Промените в начина на живот също могат да помогнат дали ви се предписват лекарства или не. Те включват:
- Здравословна диета, богата на постно месо, зърнени храни с високо съдържание на фибри, зеленчуци, бобови растения, листни зеленчуци и плодове (в идеалния случай разработена в консултация с диетолог)
- Упражнение от поне 30 минути на ден, изпълнявано три пъти седмично
- Спиране на тютюнопушенето и намаляване на приема на алкохол
- Достатъчно обучение за почивка и управление на стреса за по-добро управление на нивата на инсулин