
Съдържание
- Мит: Трябва да дарите кръв преди операция
- Мит: Отлагайте хирургията колкото е възможно по-дълго
- Мит: Минимално инвазивната хирургия е по-добра (или по-лоша)
- Мит: Отиването на стационарна рехабилитация означава по-добра терапия
- Мит: Възстановяване на скоростта на огъващи машини
- Мит: Няма летене в продължение на 3 месеца
Приятел, който е подменял коляното преди 20 години, може да е имал съвсем различен опит от този, който бихте имали днес. Тук ще разгледаме някои от митовете за смяна на коляното и какво сме научили с времето. Мога да ви уверя, че подробностите ще продължат да се променят и процесът на смяна на коляното ще изглежда различно след 20 години. Това обаче са някои от промените, които са направени и защо вече не извършваме подмяна на коляното точно както в миналото.
Това не означава, че хирурзите преди няколко десетилетия са имали всичко погрешно. Всъщност е изненадващо колко добре са функционирали ранните версии на подмяна на коляното и забележително колко много приличат на съвременните импланти на коляното. Докато хирургическите техники и плановете за рехабилитация са усъвършенствани, голяма част от работата по извършване на смяна на коляното изглежда много подобна на години и десетилетия в миналото. Имаше усъвършенствания и тук се появяват някои от тези митове. Научете за някои от промените в препоръките, настъпили през последните няколко десетилетия.
Мит: Трябва да дарите кръв преди операция
Първата промяна в подмяната на коляното е, че пациентите рядко даряват собствена кръв преди операцията. По-рано беше обичайно хората да даряват една или две единици кръв предоперативно, за да може кръвта да бъде достъпна, ако е необходимо след операцията. Причината, поради която това беше привлекателно, беше, че съществува теоретично малък риск от предаване на болести (като ХИВ или хепатит) чрез използване на собствена кръв.
В действителност рискът от предаване на болестта е много малък и рискът от заразяване на кръвни продукти всъщност може да бъде по-висок, когато дарявате собствена кръв. Освен това процесът на даряване на кръв причинява значителен спад в кръвната картина, което прави хората по-склонни да бъдат анемични. Поради това, не само хората, които даряват собствена кръв, имат много по-голям шанс да се нуждаят от връщането на собствената си кръв, те всъщност имат по-голям риск да се нуждаят и от допълнително кръвопреливане. По принцип не се препоръчва да дарявате собствена кръв преди операция за смяна на коляното.
Мит: Отлагайте хирургията колкото е възможно по-дълго

Вторият мит е идеята, че операцията трябва да се отлага възможно най-дълго. Въпреки че има потенциални проблеми с извършването на операция на някой твърде млад или без напреднал артрит, също така не е необходимо да се отлага операцията, докато нормалните ежедневни функции станат трудни или невъзможни.
Знанието кога да се подложи на операция за смяна на коляното е труден въпрос както за пациентите, така и за лекарите, които се опитват да постигнат най-добрия резултат. Всеки човек има различно възприятие за болка и увреждане и смяната на коляното може да бъде лечение, което може да помогне на някои изключително много, докато може да не е от полза за други. Събират се повече данни, за да се определи как най-добре да се съветват пациентите кога да продължат хирургичното лечение на артрит на коляното.
Въпреки това има недостатъци при забавянето на смяната на коляното твърде дълго. Един от най-важните предиктори както за функцията, така и за мобилността на коляното е функцията и мобилността на коляното преди операцията. Хората, които имат много сковани, много слаби колене преди операцията, е малко вероятно да възстановят толкова много функции или движения, колкото хората, които имат по-силни и гъвкави колене.
Съществува също така опасение, че тъй като хората имат влошаващи се симптоми на артрит в ставите, те могат да станат по-заседнали. Това може да доведе до наддаване на тегло и други медицински проблеми, включително по-лоша толерантност към упражненията, диабет и други проблеми. Не позволяването на тялото да се декондиционира може да помогне за подобряване на резултатите от операцията за смяна на коляното.
Мит: Минимално инвазивната хирургия е по-добра (или по-лоша)
Това е противоречиво твърдение, защото никой наистина не може да ви каже какво означава, но позволете ми да обясня: Никога не е имало споразумение относно това, което определя „минимално инвазивна смяна на коляното“. Виждал съм някои хирурзи, които рекламират това, които привидно извършват съвсем стандартна смяна на коляното. И обратно, виждал съм хирурзи, които не правят такива твърдения за минимално инвазивни, но имат изключителни резултати от операция с много минимални, по-малко инвазивни хирургични процедури.
Въпросът е, че всеки може да каже, че това, което прави, е минимално инвазивно. Това обаче само по себе си не означава много. Всички хирурзи за смяна на ставите се стремят да поставят добре функциониращ имплант с възможно най-малко ненужни увреждания и дисекция на меките тъкани. Предлагат се някои техники, които евентуално да ограничат размера на увреждането на меките тъкани, но има малко съгласие относно това колко са важни.
Реалността е, че най-важният аспект на подмяната на коляното не е размерът на белега, а качеството на операцията. Със сигурност чувствам, че най-важният аспект е намирането на опитен хирург с рекордни резултати. Ако имате въпроси относно техните специфични хирургични техники, разумно е да попитате, но ви предупреждавам, че всеки може да твърди, че техниките им са минимално инвазивни. Това може да не означава твърде много.
Няма ясен консенсус, че извършването на операция за смяна на коляното чрез който и да е минимално инвазивен подход води до по-добри дългосрочни резултати, докато има изобилие от изследвания в подкрепа на схващането, че наличието на добре позициониран и подравнен имплант за заместване на коляното е от решаващо значение за успешния резултат . Изводът - не жертвайте качеството на операцията за по-малък белег!
Мит: Отиването на стационарна рехабилитация означава по-добра терапия

В по-ранните години на смяна на коляното, хората щяха да влязат в болницата ден преди операцията си. След операцията те могат да прекарат една седмица или повече в болницата, преди да бъдат прехвърлени в следострата грижа (рехабилитационен център или старчески дом) за по-нататъшно възстановяване. Боже, как са се променили времената!
Днес някои хирурзи експериментират с амбулаторна подмяна на ставите, където хората се връщат у дома още в същия ден, в който са направили операцията. Това със сигурност не е норма, но много пациенти се връщат у дома в рамките на няколко дни след операцията и използването на рехабилитация след остра грижа рязко спада. Процентът на хората, които се връщат вкъщи след операция, е намалял от около 15 процента в края на 90-те години до над 50 процента сега.
Има няколко причини, поради които прибирането у дома може да е по-добро, сред които са, че хората, които се връщат у дома, изглежда имат по-малко усложнения. Проучване от 2016 г., в което се оценяват специфични фактори, които могат да се използват за предсказване кои пациенти е най-вероятно да бъдат приети отново в болницата след подмяна на коляното, установи, че изписването в стационарно рехабилитационно заведение прави това по-вероятно.
Много хирурзи предпочитат домашна и амбулаторна рехабилитация и са по-малко загрижени за вероятността от инфекции, получени от здравни грижи, които могат да се появят в болници, старчески домове и рехабилитационни центрове. Освен това разходите за грижи за пациент, който се връща у дома, са много по-малко, така че има значителен икономически натиск да се опитат да върнат пациентите у дома, а не в болнично заведение.
Мит: Възстановяване на скоростта на огъващи машини
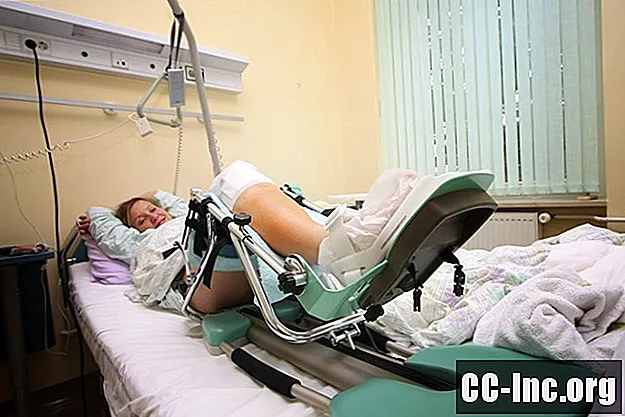
Повече от десетилетие, най-вече през 90-те години, беше популярно използването на машини, наречени CPM или непрекъснато пасивно движение. Тези машини бяха поставени в леглото на пациент, който наскоро беше подменен на коляното, и докато лежеше в леглото, постепенно огъваше коляното нагоре и надолу.
Това има много смисъл; едно от най-значимите предизвикателства при рехабилитацията на коляното е възстановяването на движението на колянната става. Ранното движение е може би най-важното средство за осигуряване на възстановяване на движението. Чрез поставяне на пациенти в CPM, надеждата беше да се започне един от най-предизвикателните аспекти на рехабилитацията.
Всъщност има ранни резултати, които са обнадеждаващи. Данните показват, че през дните и първите седмици след операция за смяна на коляното, хората, които са използвали устройството CPM, са имали леко подобрен обхват на движение. Въпреки това, в рамките на 4 седмици след операцията, няма статистическа разлика между хората, които са използвали CPM машината, и тези, които не са. Освен това други мерки за възстановяване извън обхвата на движение изглежда предполагаха, че тези, които използват CPM, изостават.
Реалността е, че данните ясно показват, че за стандартна смяна на коляното те нямат значение. Всъщност те всъщност могат да забавят нещата, като ограничат броя на действителните ставания и ставане от леглото, много по-важен аспект от ранните фази на рехабилитация от смяна на коляното.
Мит: Няма летене в продължение на 3 месеца

Един от най-важните аспекти на подобряването на резултатите от операцията за заместване на коляното е избягването на усложнения, свързани с тази процедура. Едно от усложненията, за които са загрижени много хора, е кръвен съсирек. Има многобройни лечения и стъпки, предприети за предотвратяване на кръвен съсирек.
В допълнение, хирурзите ще се опитат да ограничат други фактори, които могат да увеличат шанса за кръвен съсирек. Един от тези рискови фактори е пътуването със самолет. Добре известно е, че продължителното въздушно пътуване може да увеличи вероятността от образуване на кръвен съсирек. Поради тази причина много хирурзи ще съветват да не се пътува с въздух в продължение на 3 месеца (или понякога по-дълго) след операцията.
Реалността е, че проучванията не са открили пътуването с въздух, особено при по-кратки полети (под 4 часа), за да се увеличи шансът за образуване на кръвен съсирек при хора, които наскоро са имали подмяна на коляното. Всъщност, едно проучване, изследващо пациенти, отлетели вкъщи от операция (в рамките на дни след процедурата им), не е имало разлика в шанса за образуване на кръвен съсирек.
Авторите на това проучване все още препоръчват всички стандартни предпазни мерки (лекарство за разреждане на кръвта, ранна и честа мобилизация, компресионни чорапи), както и ограничаване на продължителността на полетите, но те не откриват, че летенето трябва да се избягва изобщо. Освен това може да има и други фактори, които допринасят за повишен риск от образуване на кръвен съсирек, така че преди да обмислите пътуването с въздух след операция за смяна на коляното, трябва да обсъдите това с Вашия лекар. Повечето лекари обаче стават по-либерални с препоръките си за ограничаване на въздушния транспорт след операция.