
Съдържание
За да диагностицира епилепсия, Вашият лекар ще трябва да провери дали сте имали два или повече непровокирани пристъпа и след това да разберете какъв тип припадъци са били те. Това може да включва неврологичен преглед и различни тестове, най-честият от които е електроенцефалограма (ЕЕГ). Други тестове могат да включват кръвни тестове, компютърна томография (CT), магнитен резонанс (MRI) и позитронно-емисионна томография (PET). Важно е Вашият лекар да диагностицира точно какъв тип припадъци имате и къде започват, за да намери най-ефективното лечение.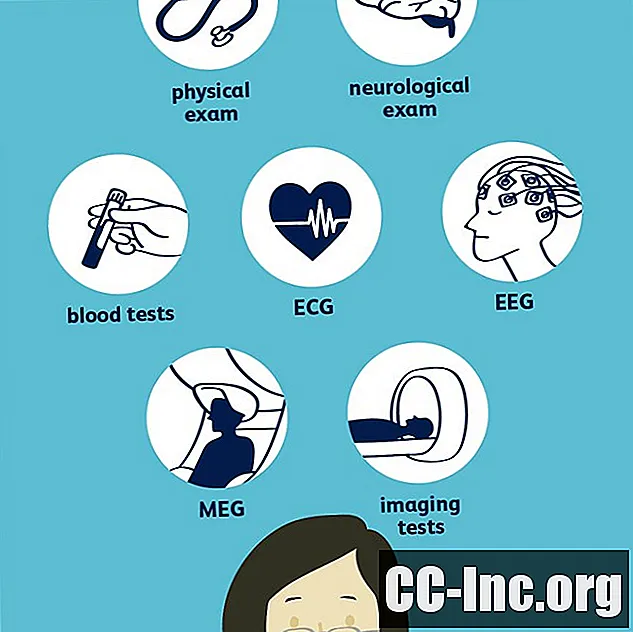
Физически изпит / Медицинска история
Вашият лекар ще започне с преглед на вашата медицинска и фамилна анамнеза, за да види дали пристъпите ви се случват в семейството ви и ще попита за симптомите, които сте изпитали.
Диагностицирането на епилепсия може да бъде сложно, тъй като Вашият лекар най-вероятно няма да стане свидетел на припадък. Помага, ако поддържате подробна история, включително:
- Какво правехте преди запор
- Как се чувствахте преди, по време (ако си спомняте нещо) и след това
- Колко продължи припадъкът
- Всичко, което може да го е отключило
- Специфика относно всякакви усещания, чувства, вкусове, звуци или визуално явление
Вземете подробни описания от всеки, който е бил свидетел на вашите припадъци. Свидетелствата на очевидци са безценни при диагностицирането на епилепсия.
Вероятно ще имате и физически преглед, за да може лекарят ви да провери дали има основно медицинско състояние, което причинява гърчовете ви. Ако вече имате хронично медицинско състояние, уведомете Вашия лекар за това, тъй като това може да допринесе.
Дори ако основното ви състояние не е причината, то все пак може да повлияе на всяко лекарство против гърчове, предписано от Вашия лекар, причинявайки лошо усвояване или отрицателни взаимодействия.
Можете да използвате нашето Ръководство за дискусии по лекар отдолу, за да започнете разговор с Вашия лекар относно Вашите симптоми и как се проявяват Вашите припадъци.
Ръководство за дискусии на лекар за епилепсия
Вземете нашето ръководство за печат за следващата среща на Вашия лекар, за да Ви помогнем да зададете правилните въпроси.

Лаборатории и тестове
Вашият лекар може да поръча редица лаборатории и тестове, които да помогнат при диагностицирането.
Неврологични тестове
За да определи как гърчовете ви могат да ви повлияят, Вашият лекар може да извърши някои неврологични тестове, за да оцени вашето поведение, както и вашите интелектуални и двигателни способности. Това също може да помогне да се определи какъв тип епилепсия имате.
Неврологичният преглед може да включва тестване на вашите рефлекси, баланс, мускулна сила, координация и способността ви да се чувствате. Ако сте диагностицирани с епилепсия, Вашият лекар вероятно ще проведе кратък неврологичен преглед всеки път, когато имате преглед, за да видите как ви въздейства лекарството.
Кръвни тестове
Вероятно ще имате някои кръвни тестове, включително изчерпателен метаболитен панел, за да сте сигурни, че бъбреците, щитовидната жлеза и други органи функционират правилно и че те не са причина за гърчовете ви.
Може да Ви бъде направена и пълна кръвна картина (CBC) за проверка на инфекции. Кръвният тест може също да разгледа вашата ДНК за генетични заболявания, които могат да обяснят вашите припадъци.
Електрокардиограма (ЕКГ)
Тъй като е възможно да бъдете погрешно диагностицирани с епилепсия, когато всъщност имате състояние, известно като синкоп (вижте "Диференциални диагнози" по-долу), Вашият лекар може да поиска да Ви направи електрокардиограма (ЕКГ), за да провери сърцето Ви. ЕКГ може да изключи сърдечна аритмия (нарушен сърдечен ритъм), която може да е причинила синкоп.
ЕКГ е бърз и безболезнен тест, който измерва и записва електрическата активност в сърцето ви в продължение на няколко минути с помощта на електроди, прикрепени към гърдите ви. След това Вашият лекар може да определи дали сърцето Ви бие редовно и дали не се работи твърде усилено или не.
Електроенцефалограма (ЕЕГ)
Електроенцефалограмата (ЕЕГ) е най-често срещаният диагностичен инструмент, който лекарите използват за епилепсия, тъй като улавя ненормални мозъчни вълни.Това казва, че анормалният ЕЕГ просто подкрепя диагностицирането на гърчове; не може да ги изключи, тъй като някои хора имат нормални мозъчни вълни между пристъпите.
Други имат ненормална мозъчна активност, дори когато нямат припадъци. Ненормални мозъчни вълни могат да се наблюдават и когато сте прекарали инсулт, травма на главата или когато имате тумор.
Полезно е да имате ЕЕГ в рамките на 24 часа след първия ви припадък, ако това е възможно.
Вашият лекар може да ви накара да влезете на ЕЕГ много рано сутринта, когато все още сте сънливи, или да останете до късно вечер, за да увеличите шанса да регистрирате припадъчна активност.
За тази процедура електродите са прикрепени към скалпа ви с помощта на миещо се лепило. Електродите имат проводници, свързващи ги с ЕЕГ машина, която записва електрическата активност на мозъка ви, обикновено докато сте будни. Електродите са просто за откриване и не провеждат никакво електричество, така че това е напълно безболезнена процедура. ЕЕГ може да продължи от 20 минути до два часа, в зависимост от заповедите на Вашия лекар.
Мозъчните вълни се записват като криволичещи линии, наречени следи, и всяка следа представлява различна област в мозъка ви. Вашият невролог търси модели, наречени епилептиформни, които показват тенденция към епилепсия.Те могат да се проявят като шпайкове, остри вълни или разряди с шипове и вълни.
Ако на вашия ЕЕГ се появи необичайна активност, проследяването може да покаже откъде в мозъка ви е възникнал припадъкът. Например, ако имате генерализирани припадъци, което означава, че те обхващат и двете страни на мозъка ви, вероятно ще има разряди с шипове и вълни, разпространени в мозъка ви. Ако имате фокални припадъци, което означава, че те засягат само една област от мозъка ви, на това конкретно място ще има шипове или остри вълни.
Вашият лекар може да поиска да имате ЕЕГ с висока плътност, а не класически ЕЕГ. Това просто означава, че електродите са поставени по-близо един до друг, което може да помогне да се определи по-точно къде в мозъка ви започват гърчовете.
Магнитоенцефалография (MEG)
Невроните в мозъка ви създават електрически токове, които от своя страна създават малки магнитни полета, които могат да бъдат измерени с магнитоенцефалография (MEG). MEG често се прави едновременно с ЕЕГ или се използва с ядрено-магнитен резонанс (MRI) и може да бъде особено полезно за определяне на областта на мозъка, от която идват пристъпите ви.
Подобно на ЕЕГ, MEG е неинвазивен и безболезнен, използва метални намотки и сензори за измерване на мозъчната ви функция. Може да е по-точно от ЕЕГ при откриване на местоположението на вашите припадъци, тъй като черепът и тъканта около мозъка ви не пречат на показанията, докато те влияят на показанията на ЕЕГ. Въпреки това, двата теста се допълват, тъй като всеки може да открие аномалии, другият не.
Образност
Вашият лекар може да поиска да направи един или повече образни тестове на мозъка ви, за да провери за аномалии и да определи къде в мозъка ви произхождат припадъците.
Ядрено-магнитен резонанс (ЯМР)
Ядрено-магнитен резонанс (ЯМР) използва магнитно поле и радиовълни, за да даде подробно изображение на мозъка ви и се счита за най-добрият образен метод за епилепсия, тъй като е особено чувствителен за откриване на различни причини за гърчове. Той може да изключи структурни мозъчни аномалии и лезии, които може да са причина за припадъците ви, както и области, които са се развили необичайно и промени в бялото вещество на мозъка ви.
Сканиране с компютърна томография (CT)
Компютърната томография (КТ) използва рентгенови лъчи и може да се използва за откриване на очевидни проблеми в мозъка ви, като кръвоизлив, кисти, големи тумори или очевидни структурни аномалии. КТ може да се използва в спешното отделение за изключват всякакви състояния, които се нуждаят от незабавно лечение, но ЯМР се счита за по-чувствителен и обикновено се използва в неспешни ситуации.
Позитронно-емисионна томография (PET)
Когато имате PET сканиране, във вената се инжектира ниска доза радиоактивен материал, за да се запише как мозъкът ви използва захар. Това сканиране обикновено се прави между гърчовете, за да се идентифицират всички области в мозъка ви, които не метаболизират добре захарта, индикатор за произхода на гърча. Този тест е особено полезен, когато имате фокални припадъци.
Еднофотонна емисионна компютърна томография (SPECT)
Тестът за компютърна томография с една фотонна емисия (SPECT) е специализиран тест, който обикновено се използва само ако други тестове не са успели да открият мястото, където започват вашите припадъци. Когато имате припадък, повече кръв тече в областта на вашия мозък, в който произхожда.
Тестът SPECT е същото като CT сканиране, с изключение на това, че като PET сканиране, инжектирате ниска доза радиоактивен материал непосредствено преди самото сканиране. Радиоактивният материал показва активността на кръвния поток в мозъка ви, като помага да се определи произходът на вашите припадъци.
Диференциални диагнози
Няколко други състояния могат да изглеждат като припадъчно разстройство и може да се наложи Вашият лекар да ги изключи, преди да Ви диагностицира епилепсия.
Синкоп
Синкопът се появява, когато загубите съзнание поради липса на приток на кръв към мозъка, което може да причини мускулите ви да се дръпнат или схванат, подобно на припадък. Вашето тяло реагира прекалено много и кръвното Ви налягане и сърдечната честота спадат, което Ви кара да припаднете. След като легнете, гравитацията позволява на кръвта да се върне в сърцето ви и вие бързо да се върнете в съзнание.
Тя може да бъде погрешно диагностицирана като епилепсия, особено ако никой не е бил свидетел на събитието.
Най-честата причина за синкоп е вазовагал синкоп. Наричано още просто заклинание за припадък или рефлексен синкоп, това състояние възниква поради неврологичен рефлекс, който често се задейства от фактори като болка, уплаха, разстройство, стрес или гледка на кръв.
Ако Вашият лекар подозира, че вазовагалният синкоп е причината за това, което изглеждаше като припадък, може да имате тест за накланяне на масата, за да го диагностицирате. При теста на масата за накланяне лягате на маса, която бавно се накланя нагоре в изправено положение, докато кръвното Ви налягане и сърдечната честота се наблюдават, за да видите как реагират на гравитацията. Това може да доведе до припадък.
Някои хора с вазовагален синкоп имат предупредителни знаци, че са на път да припаднат като изпотяване, гадене, замъглено зрение или слабост, но някои хора не го правят.
Синдром на дълъг QT може също да причини синкоп. Това е наследствено нарушение на сърдечната електрическа система, която контролира сърдечния ритъм. Хората, които имат синдром на дълъг QT, могат да развият внезапни, неочаквани епизоди на своеобразно разнообразие от камерна тахикардия, потенциално опасен бърз сърдечен ритъм, който обикновено води до внезапен синкоп и дори може да доведе до внезапен сърдечен арест. Веднъж диагностициран синдром на дълъг QT може да бъде ефективно лекуван.
Има и други моменти, когато задействането на синкоп е неизвестно, но епизодите обикновено се случват, когато сте изправени.
Една разлика между пристъпа и синкопа е, че когато се събудите след синкоп, веднага сте нащрек. При припадък често сте сънливи и дезориентирани за няколко минути или повече. Много рядко има едновременно синкоп и припадък.
Преходна исхемична атака
Преходната исхемична атака (TIA) често се нарича мини-инсулт и е много по-вероятна при възрастни възрастни. По време на TIA притокът на кръв към мозъка ви временно е блокиран и симптомите ви могат да бъдат подобни на тези при инсулт. Въпреки това, за разлика от инсулта, той обикновено отшумява в рамките на няколко минути без никакви трайни увреждания. TIA може да е предупредителен знак, че в бъдеще ще получите инсулт и винаги се нуждае от медицинска помощ.
TIA може да бъде объркан с припадък. Понякога хората имат разклатени крайници по време на ТИА, въпреки че това не е често срещано явление. Както TIA, така и вид припадъци, известен като афазични припадъци, могат да причинят афазия (неспособност да говори или да разбира другите). Една разлика е, че при TIA това се случва внезапно и не се влошава, докато при афазичен припадък обикновено прогресира.
Както TIA, така и припадъците също могат да доведат до внезапно падане на земята, което се нарича капкова атака. Ако сте възрастен възрастен и никога преди не сте имали припадъци, Вашият лекар вероятно ще Ви тества, за да изключите или потвърдите TIA.
Мигрена
И мигрената, и епилепсията включват епизоди на мозъчна дисфункция и споделят някои симптоми, включително главоболие, гадене, повръщане, зрителна аура, изтръпване и изтръпване. Наличието на лична или фамилна анамнеза за мигрена може да бъде голяма улика, която помага на Вашия лекар да прави разлика между двете проблеми.
Докато главоболието е запазеният симптом на мигрена, 45% от хората с епилепсия ги получават и след припадък и болката може да се чувства подобна на мигрена. Освен това до една трета от хората с мигрена не се чувстват болки в главата с поне част от мигрената им.
Много хора с мигрена имат визуална аура, която им дава да разберат, че мигрената идва. Зрителната аура може да възникне при епилепсия, която също произхожда от тилната част на мозъка. Епилептичните зрителни аури обикновено продължават само няколко минути, докато зрителните аури на мигрената могат да продължат до един час.
Соматосензорни симптоми като изтръпване, изтръпване, болка и усещане, че един или повече от крайниците ви са „заспали“, могат да се появят както при епилепсия, така и при мигрена. Подобно на зрителните аури, те се разпространяват бавно и могат да продължат до един час при мигрена, докато се появяват бързо и продължават само няколко минути с епилепсия.
Загубата на съзнание и двигателна активност като втвърдяване на мускулите или потъване е много необичайно при мигрена, така че тези симптоми са много по-склонни да бъдат епилепсия. Объркване или сънливост, които продължават известно време след епизод, са по-чести при епилепсия, но могат да се появят и при някои видове мигрена.
Паническа атака
Ако сте склонни към пристъпи на паника, вероятно имате основно тревожно разстройство. Симптомите на паническа атака са изпотяване, повишен сърдечен ритъм, усещане за предстояща гибел, болка в гърдите, замаяност и задух.Паническата атака може също да доведе до треперене и треперене. Рядко хипервентилацията, която често придружава пристъп, може да доведе до загуба на съзнание за кратко. Всичко това може да бъде объркано с признаци на припадък.
Паническите атаки са особено вероятни да бъдат объркани с припадъци, когато не се чувствате тревожни или стресирани преди да се случи атака. Припадъците също могат да бъдат объркани с пристъпи на паника, тъй като тревожните разстройства често се срещат едновременно с епилепсия и страхът може да се появи след припадък, особено при епилепсия на темпоралния лоб.
Един от начините да разграничим разликата между паническа атака и припадък е, че паническата атака може да продължи от минути до часове, докато припадъците възникват внезапно и обикновено продължават по-малко от две минути.
Двигателните автоматизми като пляскане или мигане на устни, неотзивчивост и сънливост след епизод също са малко вероятни при паническа атака, но често срещани при гърчове.
Психогенни непилептични припадъци
Докато психогенните неепилептични припадъци (PNES) изглеждат точно като редовни припадъци, няма необичайна електрическа мозъчна активност, която да ги свързва с епилепсия. Причината за тези припадъци изглежда е по-скоро психологическа, отколкото физическа и те са категоризирани като подтип на конверсионното разстройство под соматичните симптоми и свързаните с тях разстройства в Диагностичния и статистически наръчник на психичните разстройства, 5-то издание (DSM-5). Видео EEG мониторинг обикновено се използва за диагностициране на PNES.
Има няколко разлики между епилептичните припадъци и психогенните неепилептични припадъци:
Епилептични припадъциОбикновено траят между 1 и 2 минути
Очите обикновено са отворени
Двигателната активност е специфична
Вокализацията е необичайна
Честото сърцебиене е често
Синият оттенък на кожата е често срещан
Симптомите след припадъци включват сънливост, объркване, главоболие
Може да е по-дълго от 2 минути
Очите често са затворени
Двигателната активност е променлива
Вокализацията е често срещана
Ускореният пулс е рядък
Синият оттенък на кожата е рядък
Симптомите след припадъка са минимални и бързо отшумяват
Нарколепсия с катаплексия
Нарколепсията е нарушение на съня, което причинява епизоди на екстремна сънливост, при които може да заспите за няколко секунди до няколко минути през целия ден. Това може да се случи по всяко време, включително когато ходите, говорите или шофирате. Това е рядко, засяга приблизително 135 000 до 200 000 души в Съединените щати.
Когато имате нарколепсия с катаплексия, наречена нарколепсия тип 1, вие също изпитвате внезапна частична или пълна загуба на мускулен тонус, което може да доведе до неясна реч, изкривяване на коленете и дори падане. Това може да бъде объркано с атоничен припадък, който също води до загуба на мускулен тонус.
Един от начините да се направи разлика между двете е, че катаплексията обикновено се случва, след като сте изпитали силна емоция, като смях, страх, изненада, гняв, стрес или вълнение. Вашият лекар може да направи проучване на съня и многократен тест за латентност на съня (MSLT) за диагностициране на нарколепсия.
Пароксизмални нарушения на движението
Има няколко пароксизмални разстройства на движението, които могат да изглеждат като епилепсия поради неволеви потрепвания, гърчове или повтарящи се движения, които могат да се появят по различно време.
Причината за тези разстройства не е разбрана, но те могат да се случат без причина, да се появят в семейството ви или да възникнат, когато имате друго състояние като множествена склероза (МС), инсулт или черепно-мозъчна травма. Лекарствата против припадъци могат да бъдат полезни при някои видове тези нарушения и те често се диагностицират въз основа на вашата история и евентуално видео наблюдение на ЕЕГ.
Как се лекува епилепсията