
Съдържание
- Цел на теста
- Насоки за скрининг
- Рискове и противопоказания
- Преди теста
- По време на теста
- След тест
- Тълкуване на резултатите
- Последващи действия
Тестът е кръстен на Джордж Папаниколау, гръцкият лекар, изобретил процедурата в началото на 40-те години.
Цел на теста
Папаналната цитонамазка има за цел да открие необичайни промени в шийката на матката, които могат да предполагат, че ракът вероятно ще се развие или че ракът вече се е развил. маточна шийка. Папациталните цитонамазки обикновено се правят като част от редовните тазови прегледи.
За някои жени клетките, взети по време на цитонамазка, също се тестват за високорискови щамове на човешки папиломен вирус (HPV), които могат да причинят различни видове рак. Има повече от 100 щама на вируса, но не всички причиняват болестта. (Около 70 процента от раковите заболявания на маточната шийка са причинени от HPV 16 и HPV 18, като други 20 процента от раковите заболявания на маточната шийка са свързани с инфекция с HPV 31, 33, 34, 45, 52 и 58.)
Насоки за скрининг
Тъй като Pap е скринингов тест, има конкретни насоки относно това кой трябва да го има, на каква възраст и колко често въз основа на възрастта и рисковите фактори. Това са настоящите препоръки за скрининг на рак на маточната шийка и HPV скрининг от Американския колеж по акушерство и гинекология (ACOG):
- Жените на възраст от 21 до 29 години трябва да си правят Папа тест само на всеки три години (но не трябва да се тестват за HPV).
- Жените на възраст от 30 до 65 години трябва да правят Папа тест и HPV тест (това се нарича съвместно тестване) на всеки пет години.Също така е приемливо да се прави Pap тест на всеки три години, въпреки че ACOG предпочита петгодишния график за съвместно тестване.
След 65-годишна възраст ACOG казва, че жената може безопасно да спре да има цитонамазка, ако няма анамнеза за умерени до тежки анормални цервикални клетки или рак на маточната шийка и тя е направила или три отрицателни теста на Pap подред или два отрицателни резултата от съвместния тест през последните 10 години, като последният тест е направен през последните пет години.
Въпреки че тези препоръки се отнасят до всички жени, има някои рискови фактори за рак на маточната шийка, поради които е разумно да се правят по-чести цитонамазки. Те включват:
- Наличие на фамилна анамнеза за рак на маточната шийка
- Диагноза рак на маточната шийка или цитонамазка, която показва предракови клетки
- Инфекция от вируса на човешката имунна недостатъчност (ХИВ)
- Отслабена имунна система поради много фактори, като трансплантация на органи, химиотерапия или кортикостероиди
- Ранно начало на сексуална активност (полов акт)
- Множество сексуални партньори
- Полово предавана инфекция, като генитален херпес или хламидия
- Предишен рак на гениталния тракт
- Пушене
- Излагане на диетилстилбестрол (DES) преди раждането: DES е лекарство, което често се използва за предотвратяване на спонтанен аборт, докато изследванията показват, че жените, родени от майки, които са приемали DES, са изложени на повишен риск от рак. През 1971 г. Американската администрация по храните и лекарствата съветва лекарите да спрат да го предписват по време на бременност.
Ако сте претърпели хистеректомия, все пак може да се наложи да си направите Пап тестове. Това зависи от това защо сте направили хистеректомия, дали шийката на матката е била премахната (тъй като цервикалните клетки могат да останат в горната част на влагалището след операция) и ако имате анамнеза за умерени до тежки промени в шийката на матката или рак на маточната шийка, в който случай трябва да продължите да правите Pap тестове в продължение на 20 години след операцията.
Рискове и противопоказания
Наистина няма физически рискове, свързани с поставянето на цитонамазка. Тестът е много безопасен, дори ако сте бременна. Най-много може да изпитате малко повърхностно кървене, ако спекулумът (инструментът, използван за разширяване на влагалището) остъргва по стените на влагалището, докато бъде поставен или изваден.
Преди теста
Лекарите от семейната практика, гинеколозите, лекарите по вътрешни болести и клиниките предлагат цитонамазки. Ако сроковете за рутинно тестване и други превантивни услуги при избрания от вас доставчик са склонни да се запълват бързо, може да искате да планирате предварително начина на тестване. (Мениджърът на Вашия лекар може да Ви посъветва за това.)
Времето на папаналната цитонамазка е важно, ако имате менструация. Когато имате менструация, кръвта и други тъкани могат да повлияят на резултатите от теста. Освен ако вашият доставчик не е препоръчал друго, най-добре е да планирате цитонамазка за една до две седмици, след като очаквате менструацията си, или, според Американското раково общество, пет дни след края на менструацията.
Ако вашият цикъл е непредсказуем и започнете своя период, когато той ще съвпадне с назначаването ви, обадете се на Вашия лекар възможно най-скоро. Може да ви бъде препоръчано да пренасрочите, въпреки че някои лекари ще продължат с цитонамазка, ако потокът на пациента е много слаб.
Освен менструалната кръв и тъкани, има и редица други неща, които могат да попречат на точността на Папа тест чрез маскиране на анормални клетки. Това са:
- Полов акт: Не правете секс през 48-те часа преди уговорката.
- Спермициди (пяни, желета или други продукти за контрол на раждаемостта): Ако не правите секс, е малко вероятно да използвате спермицид, но се споменава, че не трябва да го правите в продължение на 48 часа преди да направите цитонамазка.
- Вагинални лубриканти: Не използвайте смазка в продължение на поне 48 часа, преди да си направите цитонамазка.
- Тампони: Не поставяйте тампон в продължение на 48 часа преди вашето Pap.
- Вагинални душове: По принцип изобщо не е препоръчително да се къпете, но ако това е нещо, което правите, спрете поне три дни преди уговорката си.
Ако забравите тези указания и имате сношение, душ или използвате каквото и да било във влагалището през двата дни преди назначаването си, обадете се на Вашия лекар или медицинска сестра, за да видите дали можете да разсрочите. Ако трябва да спазите уговорката, кажете на Вашия лекар за объркването.
Време
Въпреки че папаналната цитонамазка отнема само минута или две, общото време, на което сте на среща, ще бъде малко по-дълго - особено ако, както е типично, ще правите теста като част от редовния си гинекологичен преглед нагоре. Един час обикновено е достатъчно време за блокиране.
Ако това ще бъде първото ви посещение при този конкретен доставчик, може да бъдете помолени да пристигнете 15 минути или по-рано, за да попълните нови формуляри за пациенти, да направите фотокопията на вашата здравноосигурителна карта за вашите файлове и да се погрижите за вашето доплащане ако имате такъв.
Местоположение
Вашият Pap тест ще се проведе в зала за изпити в кабинета на Вашия лекар, болница или други медицински заведения. В стаята ще има маса за гинекологичен преглед - такава, която може да бъде спусната или повдигната, за да ви позволи да седнете или да се отпуснете, - която има устройства, наречени стремена, прикрепени в края на крака. Стремената са там, за да ви позволят удобно да почивате краката си по време на изпита.
Вероятно в стаята ще има и друго медицинско оборудване, като маншет за кръвно налягане и кантар.
Какво да облека
Тъй като ще ви се наложи да премахнете цялото облекло от кръста надолу, за да направите цитонамазка, може да помислите да носите рокля или пола, така че всичко, което трябва да съблечете, е вашето бельо и обувки, но това е чисто лично предпочитание. Може да ви е също толкова лесно да се измъкнете от чифт дънки, панталони или спортни панталони. Изпитните стаи могат да бъдат хладни; може да искате да носите или да донесете чифт чорапи.
Разходи за разходи и здравно осигуряване
Повечето частни застрахователни компании ще покрият цитонамазка без никакви разходи. За подробности се консултирайте с вашия доставчик.
Medicare ще покрива цитонамазка на всеки 24 месеца или, ако сте имали предишна цитонамазка, която е била ненормална или сте изложени на висок риск от рак на маточната шийка, Medicare ще плаща на Pap тест на всеки 12 месеца.
Ако нямате застраховка, все още имате опции:
- Безплатен или евтин скрининг чрез Националната програма за ранно откриване на рака на гърдата и рака на маточната шийка при Центровете за контрол и превенция на заболяванията (NBCCED): Това подпомага жени с годишен доход под или под 250 процента от федералното ниво на бедност. CDC разполага с лесна за използване, интерактивна карта, показваща програми по държави, както и специфични услуги за индианците.
- Вашият местен или окръжен здравен отдел: И двете вероятно предлагат безплатни или евтини Pap цитонамазки за жени с ниски доходи и / или неосигурени жени.
- Планирано родителство: Ако нивото на доходите ви надвишава допустимата сума в здравния отдел на окръга, може да имате възможност да си направите тест за Pap в местното планирано родителство за по-малко, отколкото би струвало заплащането на лекар.
Какво да донеса
Трябва да имате здравноосигурителната си карта и доплащането си, ако това се очаква по време на назначаването ви, при вас.
Ако имате някакви конкретни въпроси относно теста, запишете ги и донесете списъка си, за да не ги забравите. Вашият лекар ще трябва да знае първия ден от последната менструация, ако сте знаели, че сте били изложени на HPV и дали са възникнали някакви здравословни проблеми след последния ви изпит, като инфекции, необичайно отделяне или болка. Помислете за носенето на свързани бележки, така че със сигурност ще споменете и тези неща.
По същия начин, ако сте имали предишни цитонамазки, колпоскопии или биопсии, които не са отразени в медицинската ви карта (защото например сте нов пациент), носете копия на резултатите си, ако ги имате. Същото важи и за записите за лечение.
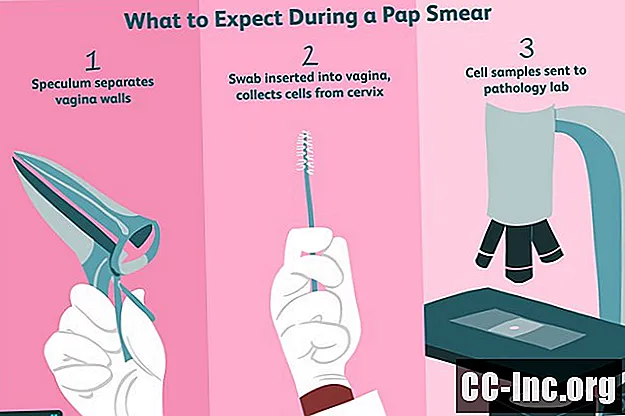
По време на теста
На уговорения от вас час ще взаимодействате с рецепционист в офиса, който ще ви провери, медицинска сестра, която ще ви преведе през подготовката за вашата цитонамазка и с лекаря - вероятно гинеколог - който ще извърши теста на Папа.
Предварително тестване
Вероятно няма да има попълнени документи за специфични тестове, но може да се наложи да изпратите формуляри за нови пациенти, ако това е първото ви посещение.
След като медицинска сестра ви е придружила до изпитна стая, ще трябва да се съблечете от кръста надолу. Можете да оставите чорапите си, ако ги носите, особено ако в стаята е хладно. Сестрата ще ви даде хартиена завеса, която да поставите през средата и горната част на бедрата. (Ако ви предстои пълен гинекологичен преглед, който включва преглед на гърдата, може да се наложи да съблечете всички дрехи и да облечете болнична рокля с отвора отпред.)
По време на теста
Когато сте получили достатъчно време да се съблечете, лекарят или медицинската сестра ще почукат на вратата, за да се уверят, че сте готови. Ако сте, лекарят ще влезе в стаята за изпити. По време на вашия изпит може да присъства и медицинска сестра или друго упълномощено лице, съгласно препоръките на Американската медицинска асоциация.
Когато лекарят пристигне, тя може да попита дали имате някакви въпроси относно цитонамазката, искате да чуете за някакви проблеми, които може да сте имали, или да попита за някакви необичайни тапи, които сте имали в миналото, за които тя може да не е знаела . Тя също може да ви ангажира в приятелски чат, за да ви помогне да се отпуснете.
За да се настроите за теста, изпитната маса ще бъде наклонена назад, така че да лежите по гръб. Ще огънете коленете си и ще поставите краката си в стремената от двете страни на крака на масата. Това ще ви улесни да държите коленете си раздалечени, докато лекарят взема пробата. Ще бъдете помолени да съберете задните си части до самия край на изпитната маса.
За да получите достъп до шийката на матката, лекарят ще постави инструмент, наречен спекулум, направен от метал или пластмаса във вагината ви, за да държи стените на вагината ви отворени. Ако това е метален спекулум, той може да се загрее. Лекарят ще нанесе смазка върху спекулума, независимо от вида му, така че той лесно да се плъзга навътре и навън.
След като влезете, може да почувствате някакъв натиск, тъй като спекулумът се настройва, за да позволи ясен оглед на шийката на матката. Може да чуете щракащ звук, докато лекарят разширява спекула. Това може да се почувства малко странно или неудобно, но не трябва да боли. Поемането на дълбоко въздух може да ви помогне да се отпуснете.
Ако спекулумът причинява болка, не се колебайте да говорите. Възможно е лекарят да използва по-малък, който ще ви бъде по-удобен.
Когато спекулумът е на мястото си, лекарят ще вкара във вагината си малък тампон или четка, която прилича на пръчка за спирала. След като инструментът, който има дълга дръжка, достигне шийката на матката, Вашият лекар внимателно ще разтрие лигавицата му, за да събере проба от клетки. Може да почувствате малко дискомфорт или да не почувствате нищо. Ако Вашият лекар иска да направи тест и за HPV, за тази цел може да се използва втори или същия тампон.
Независимо от това, ще бъдат необходими само няколко секунди, за да бъде извлечена проба и общо само няколко минути, за да се направи пълният тест.
За да подготви клетъчната проба за патологичната лаборатория, Вашият лекар ще разпространи пробата върху конвенционален предмет или ще я консервира в течност, метод, наречен течна цитология. С последното пробите от цервикални клетки могат да бъдат измити от кръв или други вещества, които могат да прикрият аномалиите. Изследванията показват, че и двата метода са еднакво точни, но цитологията, базирана на течности, позволява тестване на клетките за вируси на HPV.
И накрая, лекарят внимателно ще измъкне спекула.
След тест
Ако правите само цитонамазка, ще можете да извадите краката си от стремената. Изпитната маса може да бъде коригирана, за да ви улесни да седнете.
Може да ви бъдат дадени кърпички или кърпички, така че да можете да премахнете останалите смазки от около влагалището си, преди да се облечете. Лекарят и медицинската сестра ще напуснат стаята, за да можете да направите това насаме.
След като сте облечени, можете да напуснете стаята за изпити. Може да се наложи да спрете до бюрото на излизане или може да можете веднага да си тръгнете. Попитайте медицинска сестра или друг офис служител, ако не сте сигурни.
Можете също така да попитате как и кога ще бъдете уведомени за резултатите от теста, ако лекарят или медицинската сестра не са ви казали доброволно.
След теста
След цитонамазка можете да възобновите нормалните си дейности. Ако имате някакво зацапване, то ще бъде леко: Максималната подложка с лек поток трябва да е достатъчна, за да го абсорбира.
Тълкуване на резултатите
Според Службата за здраве на жените, част от Министерството на здравеопазването и хуманитарните услуги на САЩ, обикновено отнема от една до три седмици, за да се получат резултатите от тест на Папата.
Отрицателните резултати означават, че няма признаци на цервикална дисплазия; положителните резултати означават, че са открити анормални клетки.
Предаването на отрицателни (нормални) резултати на много лекарски кабинети по пощата Положителните (ненормални) резултати обикновено се споделят с телефонно обаждане. Някои лекари изобщо няма да се свържат с вас, ако резултатите са нормални. Ако не си спомняте каква е политиката на офиса в това отношение, обадете се и попитайте. Не приемайте просто, че „никоя новина не е добра новина“.
Важно е да знаете, че ненормалният резултат от Pap не винаги означава, че жената има рак. Не забравяйте, че този тест е скринингов тест, а не диагностична процедура. Всъщност повечето ненормални тапи не се дължат на рак.
Положителни (ненормални) резултати
Една на всеки 10 цитонамазки се връща, показвайки някакъв вид аномалия, според Американската асоциация по бременност. Има четири вида ненормални резултати от цитонамазка и този, който се отнася за вас, ако резултатите са положителни, определя следващите стъпки.
- Атипични сквамозни клетки с неопределено значение (ASCUS): Тези резултати показват леко анормални сквамозни клетки - тънки, плоски клетки, които растат на повърхността на шийката на матката. Промените в тези клетки не показват ясно, че съществуват предракови клетки. С теста на базата на течност, Вашият лекар може да анализира повторно пробата, за да провери за наличие на вируси, за които е известно, че насърчават развитието на рак, като някои видове HPV. Ако няма високорискови вируси, анормалните клетки, открити в резултат на теста, не предизвикват голямо безпокойство. Ако има притеснителни вируси, ще ви е необходимо допълнително тестване.
- Сквамозна интраепителна лезия: Този термин показва, че пробните клетки могат да бъдат предракови. Ако промените се описват като нискостепенни сквамозни интраепителни лезии (LSILS), това означава, че размерът, формата и други характеристики предполагат, че ако има преканцерозна лезия, е вероятно след години да се превърне в рак. Висококачествените сквамозни интраепителни лезии (HSILS) могат да се развият по-рано в рак. Необходимо е допълнително диагностично изследване.
- Атипични жлезисти клетки (AGC): Клетките на жлезата произвеждат слуз и растат в отвора на шийката на матката и в матката. Атипичните жлезисти клетки могат да изглеждат леко ненормални, но не е ясно дали са ракови. Необходими са допълнителни тестове, за да се определи източникът на анормалните клетки и тяхното значение.
- Плоскоклетъчен карцином или аденокарциномни клетки: Този резултат означава, че клетките, събрани за цитонамазка, изглеждат толкова ненормални, че патологът е почти сигурен, че има рак. Плоскоклетъчният рак се отнася до рак, възникващ в плоските повърхностни клетки на вагината или шийката на матката. Аденокарцином се отнася до ракови заболявания, възникващи в жлезистите клетки. Ако се открият такива клетки, Вашият лекар ще препоръча незабавна оценка.
Неверни резултати
Важно е да знаете, че има шанс да се върне мазка на Папана, която да се покаже фалшиво отрицателни резултати. Това означава, че анормални клетки, присъстващи на шийката на матката, не са били открити по време на патологичния преглед. Това може да се случи, защото:
- Събрани са твърде малко клетки
- Имате само малък брой анормални клетки
- Кръв или възпалителни клетки в пробата скриха ненормалните
Жените, които получават фалшиво отрицателни резултати, в крайна сметка не получават последващи тестове за потвърждаване на рак на маточната шийка или лечение за него.
Също така е възможно резултатите от Pap да бъдат фалшиво положителни, като в този случай може да се направят ненужни тестове и дори лечение.
Важното нещо, което трябва да знаете за тези рискове от получаване на неточни резултати от Pap теста е, че ракът на маточната шийка е много бавно нарастващо състояние. Отнема много време да се развие.
Ето защо насоките за скрининг препоръчват Pap тест на всеки три години, който, казва Националният институт по рака, минимизира "вредите, причинени от лечението на аномалии, които никога не биха прогресирали до рак, като същевременно ограничава фалшиво отрицателните резултати, които биха забавили диагнозата и лечението на предракови заболявания състояние или рак. " Така че, по същество, ако HPV и / или анормални клетки бъдат пропуснати веднъж, е много вероятно те да бъдат уловени следващия път и тази болест, ако е налице, пак ще бъде лечима.
Последващи действия
Ако резултатите от Вашата цитонамазка са необичайни, Вашият лекар може да поиска да повтори Папа теста или да направи друг тип тест, в зависимост от конкретните констатации. По-нататъшното тестване може да включва:
- Тест за HPV: Ако тестът за HPV не е бил направен по време на вашето Papa, Вашият лекар може да назначи такъв като последващ тест.
- Колпоскопия: Колпоскопията е вътрешен преглед, който позволява на лекаря да види по-внимателно шийката на матката с колпоскоп, осветен инструмент, който увеличава шийката на матката. Поставя се извън вагината по време на изпита. Изображенията, наблюдавани от колпоскопа, могат да бъдат проектирани на екран за по-подробен изглед и планиране на биопсия.
- Пунч биопсия: По време на колпоскопия, лекарят може да извърши цервикална биопсия в зависимост от това, което е установено по време на изпита. Това включва отстраняване на малко количество цервикална тъкан, което да се изследва под микроскоп. Най-често това е ударна биопсия, при която лекарят използва устройство, подобно на удар с хартиен отвор, за да събере тъканната проба, която ще бъде изпратена в патологична лаборатория, за да бъде оценена. Това може да е леко неудобно, но отнема само няколко секунди. В зависимост от находките по време на колпоскопията могат да бъдат биопсирани няколко области на шийката на матката.
- Ендоцервикален кюретаж (ECC): Този тип биопсия също може да се направи по време на колпоскопия.Лекарят ще използва малка четка за отстраняване на тъкан от ендоцервикалния канал, тясната област между матката и шийката на матката, за да бъде изследвана от патолог. Ендоцервикалният кюретаж може да бъде умерено болезнен, като лоши менструални спазми.
- Конусна биопсия: Тази процедура може да се направи, когато е необходима по-голяма биопсия - или за диагностициране на рак на маточната шийка, или за отстраняване на тъкан, така че тя да не стане ракова. По време на конусна биопсия, конусовидно парче тъкан се отстранява за оценка. Тази процедура се прави под обща анестезия.
- Електрохирургична ексцизионна процедура (LEEP): Алтернатива на конусната биопсия, процедурата за електрохирургично изрязване на контур използва електрически заредена телена верига за отстраняване на тъканна проба. Прави се под местна анестезия и по-често се използва за лечение на високостепенна цервикална дисплазия, вместо за диагностициране на рак на маточната шийка.
Анормални клетки, открити по време на колпоскопия и биопсия, могат да бъдат описани като цервикална интраепителна неоплазия (CIN).
Дума от Verywell
Папаналната цитонамазка е най-добрият начин за скрининг на анормални цервикални клетки, които могат да бъдат ракови или предракови и за откриване на някои щамове на HPV, които са свързани с рак на маточната шийка. Безболезнено е и няма сериозни рискове.
Тъй като обаче се изисква излагане на влагалището и поставяне на медицински устройства в тази интимна част на тялото, перспективата за поставяне на цитонамазка може да предизвика тревожност, особено ако никога преди не сте правили теста. Дори жените, които са имали Папс, могат да се страхуват от тях - не поради страх, че ще боли, а просто защото влизането в позицията за теста е неудобно.
За щастие процедурата отнема само няколко минути и трябва да се повтаря само на всеки три години за повечето жени. И двата фактора трябва да помогнат да се направи по-малко перспектива този тест да бъде по-малко нервен.