Съдържание
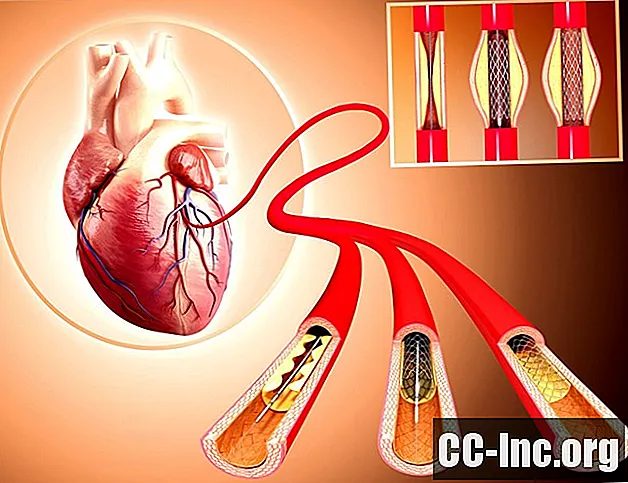
Ако сте диагностицирани с коронарна артериална болест (ИБС), може да ви бъде предоставена възможност за процедура, известна като перкутанна коронарна интервенция (PCI). PCI се състои от две различни техники:- Ангиопластика, в който тръба се вкарва в артерия и се надува, за да се разшири съда и да се увеличи притока на кръв
- Стентиране, поставянето на малка мрежеста тръба, която държи съда отворен и предотвратява повторното образуване на запушването
Въпреки че процедурата е сравнително проста и често се извършва, тя има своите ограничения и може да не е подходяща за всички.
Показания
Перкутанната коронарна интервенция е нехирургична процедура, използвана за лечение на стеноза (стесняване) на коронарните артерии при хора с ИБС. Той има различни показания за употреба, както и различни цели и резултати.
PCI може да се използва при спешни случаи за лечение на остър миокарден инфаркт (инфаркт), особено ако има данни за сърдечно увреждане на електрокардиограма (ЕКГ). Най-често срещаната форма е миокарден инфаркт с елевация на ST-сегмент (STEMI), при който препятствието на кръвния поток е рязко и дълбоко. В този случай процедурата се нарича основна PCI.
PCI може да се използва и в по-леки случаи - като миокарден инфаркт с елевация без ST-сегмент (NSTEMI) или нестабилна ангина - ако съществува риск от допълнителни, по-сериозни събития.
PCI понякога се използва избирателно при хора със стабилна ангина, ако симптомите (болки в гърдите, гръден натиск) са трудни за контролиране. В такива случаи PCI може да осигури временно облекчение, но няма да излекува основното състояние.
Наистина ли са необходими стентове за стабилна стенокардия?Ограничения
Перкутанната коронарна интервенция е подходяща за лечение на определени сърдечни събития и по-малко подходяща за други. Не се счита за „излекуване на всички” за артериална стеноза или по същество „по-добра” възможност за лечение в сравнение с оптималната медицинска терапия (OMT).
Всъщност редица проучвания показват, че OMT, състоящ се от диуретици, бета-блокери, блокери на калциевите канали, нитрати и агресивния контрол на кръвното налягане и холестерола, може да бъде точно толкова ефективен, колкото PCI при лечението на някои форми на CAD. Това беше доказано отчасти от знаково проучване, наречено COURAGE (клинични резултати, използващи реваскуларизация и агресивна оценка на лекарствата).
Публикувано в New England Journal of Medicine през 2007 г. в проучването COURAGE са участвали 2287 възрастни със стабилна ИБС, на които е била предоставена или OMT, или комбинация от PCI и OMT. В края на петгодишното проучване изследователите установяват, че хората, при условие че ОМТ нямат по-голям риск от инфаркт или смърт, отколкото предлаганите PCI / OMT. Освен това, PCI не е по-добър за облекчаване на симптомите на ангина от OMT.
Тълкуване на констатациите
Последващо проучване, проведено през 2015 г., допълнително потвърди резултатите. Изследователите установяват, че когато се използва при хора със стабилна коронарна болест, самата процедура често подкопава собствените си ползи по три начина:
- PCI има тенденция да наранява артериалната стена и увеличава риска от вторична обструкция. Всъщност 21% от групата на PCI се нуждаят от друг стент в рамките на шест месеца, докато 60% от третираните съдове се нуждаят от повторно стентиране.
- PCI се свързва с по-голям риск от следоперативно кървене, инфаркти и инсулт при хора със стабилна ИБС в сравнение с липса на лечение.
- Хората, подложени на PCI, са склонни да се връщат към диетичните навици, които на първо място са довели до ИБС (включително прекомерната консумация на червено месо и нездравословни мазнини).
Проучванията също така показват, че по-малко от 45% от пациентите с ИБС се подлагат на стрес тестове преди избор на PCI, което предполага, че други модифицируеми рискови фактори (като диета и упражнения) не са били разгледани.
Какви са рисковите фактори за коронарна артериална болест?
Ползи
Проучванията на COURAGE са важни не само за описване на ограниченията на PCI, но и за определяне къде PCI е подходящо, а именно при лечението на остър коронарен синдром (ОКС). ACS е терминът, използван за описване на трите форми на CAD, при които притокът на кръв към сърцето е блокиран или частично, или напълно:
- СТЕМИ, при които запушването е силно и по-склонно да причини щети
- NSTEMI, при които запушването е частично или временно
- Нестабилна стенокардия, при които частичната обструкция на коронарната артерия причинява болка в гърдите и други симптоми
PCI има подходящото използване при всяко от тези състояния.
СТЕМИ
При хора със STEMI, PCI значително намалява риска от смъртност (смърт) и заболеваемост (заболяване) в сравнение с OMT. Ако се извърши в рамките на 12 до 72 часа след първата поява на симптоми, PCI може също да намали степента и тежестта на увреждането на сърдечния мускул.
Проучване от Франция от 2015 г. заключава, че PCI, извършена в рамките на 24 часа след STEMI събитие, води до петгодишна преживяемост от 85% в сравнение с само 59% за тези, които не получават лечение.
NSTEMI и нестабилна ангина
PCI може да бъде от полза и за хората с NSTEMI, при които процедурата може да подобри ранните нива на оцеляване, ако се извърши в рамките на 24 часа. Според проучване от 2018 г., включващо 6746 възрастни с NSTEMI, ранният PCI намалява риска от смърт през първите 28 дни с цели 58% в сравнение със забавеното лечение. Подобрени са и дългосрочните мерки за качество на живота.
PCI може да предложи подобни ползи за хората с нестабилна стенокардия, въпреки че остава значителна дискусия за това кога е необходимо лечение. Дори по отношение на NSTEMI няма ясна линия, чрез която лечението да бъде или посочено, или избягвано.
Преглед от 2016 г. на проучвания, публикувани в База данни на Cochrane за систематични прегледи заключи, че използването на PCI при хора с NSTEMI намалява риска от инфаркт през следващите три до пет години, но също така удвоява риска от инфаркт по време или скоро след процедурата.
Необходимо е внимателно обмисляне в гранични случаи, когато рисковете могат да надвишат ползите. Това важи особено за многобройните запушвания, при които байпасът на коронарните артерии (CABG) се счита за по-добър от PCI както по отношение на ефикасността, така и по отношение на дългосрочната преживяемост.
Дума от Verywell
В отговор на проучването COURAGE и други свързани проучвания Американската сърдечна асоциация (AHA) и Американският колеж по кардиология (ACC) издадоха актуализирани насоки, очертаващи подходящото използване на PCI при хора със сърдечни заболявания.
При хора със стабилна ИБС насоките подчертават промените в начина на живот и подходящото използване на лекарства при лечение от първа линия. Това включва здравословна диета, рутинни упражнения, спиране на тютюнопушенето и спазване на ежедневния прием на наркотици.
За тези с NSTEMI и нестабилна стенокардия е необходимо клинично проучване, за да се определи дали други възможности са по-подходящи, включително CABG или OMT.
Каквото и да е приложението, PCI не трябва да се счита за „бързо решение“, а такова, при което ползите, рисковете и ограниченията трябва да се преценят с квалифициран кардиолог или кардиохирург.
Кога да посетите кардиолог